Адреногенитальный синдром
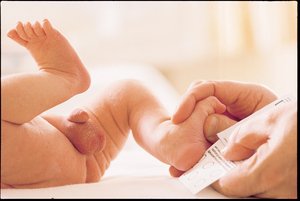 Адреногенитальный синдром представляет собой группу наследственных и приобретенных заболеваний, связанных с гиперплазией коры надпочечников. В их основе лежит недостаточность ферментов, которые необходимы для синтеза гормонов коры надпочечников (стероидных: кортизол и альдостерон).
Адреногенитальный синдром представляет собой группу наследственных и приобретенных заболеваний, связанных с гиперплазией коры надпочечников. В их основе лежит недостаточность ферментов, которые необходимы для синтеза гормонов коры надпочечников (стероидных: кортизол и альдостерон).
Классификация адреногенитального синдрома
- Врождённый адреногенитальный синдром (95% случаев). Заболевание наследуется аутосомно-рецессивным путем. Частота встречаемости в популяции 1 : 5000 – 1 : 6500.
- Неосложнённая (простая) вирилизирующая форма (вирильная).
- Вирилизм с гипертензивным синдромом (гипертензивная форма).
- Вирилизм с гипотензивным синдромом (форма сольтеряющая).
- Приобретённый адреногенитальный синдром (в 5% случаев)
Причины возникновения адреногенитального синдрома
Причины возникновения адреногенитального синдрома различны и имеют свои особенности, что зависит от формы синдрома.
- Врожденная форма адреногенитального синдрома возникает в результате аутосомно-рецессивного наследования заболевания.
- Приобретенная форма адреногенитального синдрома может возникать в результате андростеромы, которая представляет собой доброкачественную опухоль (легко озлокачествляется). Она развивается из аденоцитов коры надпочечника (сетчатой зоны). При возникновении опухоли происходит синтез избыточного количества андрогенов. Андростерома развивается в любом возрасте в любом возрасте.
Механизм возникновения адреногенитального синдрома
Адреногенитальный синдром возникает в результате наследования «патологических» генов, которые обуславливают дефекты в ферментативных системах (чаще других возникает недостаточность или дефицит 21-гидроксилазы, а также недостаточность 11-гидроксилазы; дефицит 18- и дефицит 77-гидроксилаз, недостаточность 20-22-десмолаз, дефицит 3-бета-ол-дегидрогеназы и другие встречаются реже) – все это приводит к уменьшению содержания кортизола и альдостерона в крови. При этом образование половых гормонов в надпочечниках не нарушается. Снижение уровня кортизола в крови стимулирует гипоталамо-гипофизарную систему по принципу обратной связи, вследствие чего происходит повышение секреции АКТГ. Высокий уровень АКТГ, в свою очередь, способствует гиперплазии коры надпочечников, причем гиперплазия появляется в зоне, в которой синтез гормонов (преимущественно андрогенов) не нарушен. Вместе с андрогенами происходит образование промежуточных продуктов синтеза кортизола.
Клинические признаки адреногенитального синдрома
Вирильная форма обусловлена дефицитом 21-гидроксилазы. При этом происходит нарушение синтеза только глюкокортикоидов, компенсация вирильной формы происходит благодаря гиперплазии надпочечников, в результате возникает латентная надпочечниковая недостаточность. Гиперпродукция андрогенов, возникающая в период внутриутробного развития ребенка, ведет к андрогенизации половых признаков (вторичных) плода, вследствие чего рождаются девочки, у которых обнаруживаются признаки ложного женского гермафродитизма (мошонкообразные большие половые губы, пенисообразный клитор), однако изменения внутренних половых органов под влиянием андрогенов не происходит: яичники и матка, как правило, развиваются в соответственно возрастной норме. Мальчики рождаются с увеличенным половым членом. Кроме того, появляется гиперпигментация наружных половых органов, ареол вокруг сосков, кожных складок, анального отверстия.
Заболевание также проявляется макросомией, которая возникает из-за анаболического действия избытка андрогенов и проявляется увеличением массы тела и роста новорождённых. Ее можно наблюдать у представителей обоих полов. Больные дети с первых лет жизни растут быстрее сверстников. Однако, начиная с 12—14 лет рост костей (трубчатых) заканчивается, поэтому дети остаются низкорослыми, телосложение непропорционально, сильно развита мускулатура (ребенок-«Геркулес»).
Ранним проявлением адреногенитального синдрома является гирсутизм — избыточный рост волос на теле ребенка по мужскому типу (появляется в возрасте от двух до пяти лет), имеет вид чрезмерного оволосения лица (борода, усы), лобовой области, подмышечных впадина, груди, спины, конечностей. Данное проявление возникает в результате гиперпродукции андрогенов с реализацией их эффектов.
Еще одним признаком данной патологии является маскулинизация, которая возникает в результате действия избыточного количества андрогенов, циркулирующих в крови, на ткани-мишени и клетки – мишени. Вследствие этого мужские вторичные половые признаки развиваются у особи генетически женского пола. Проявляется маскулинизация гипотрофией или полной атрофией матки и молочных желез, нарушениями менструального цикла или полным отсутствием менструаций (аменорея), телосложением мужского типа, изменением поведения (стремления к лидерству, появление властолюбия, увлечение техникой, мужскими хобби и так далее), низким тембром голоса.
Для сольтеряющей формы характерна стойкое снижение АД (артериальная гипотензия) вплоть до развития коллапса. Причинами ее возникновения являются гиповолемия, гипогидратация, гипонатриемия, гиперкалиемия – все это возникает вследствие дефицита альдостерона, из-за чего происходит нарушение водно-обменных функций.
Для гипертензивной формы характерностойкое увеличение АД (артериальная гипертензия). Оно обусловлено избытком в крови минералокортикоидов.
Важно отметить, что зачастую люди с таким диагнозом бесплодны.
Диагностика адреногенитального синдрома в Израиле
- Сбор анамнестических данных
- Клиническое обследование
- Рентгенологическое исследование
- УЗИ
- Определение полового хроматина
- Анализ мочи на 17-кетостероиды (повышенное их выделение с мочой)
- Осмотр эндокринолога
- Осмотр гинеколога
- Осмотр уролога
- Осмотр онколога и врачей других специальностей при необходимости
Лечение адреногенитального синдрома в Израиле
Лечение адреногенитального синдрома включает в себя пожизненную заместительную терапию глюкокортикоидами. Доза препаратов подбирается индивидуально под контролем в суточной моче 17-кетостероидов. При сольтеряющей форме в дополнение назначают минералокортикоиды, а также хлорид натрия. При гипертонической форме в рационе ограничивают хлорид натрия (не более 3 грамм в сутки). При желании родителей или больного проводится пластика наружных половых органов – клиторэктомия, пластика влагалища. Огромное значение в лечении адреногенитального синдрома имеет психотерапия. Если начать лечение своевременно – для жизни прогноз благоприятный.

